糖尿病治療薬のまとめ
2型糖尿病の治療に用いられる薬剤をまとめてみます。
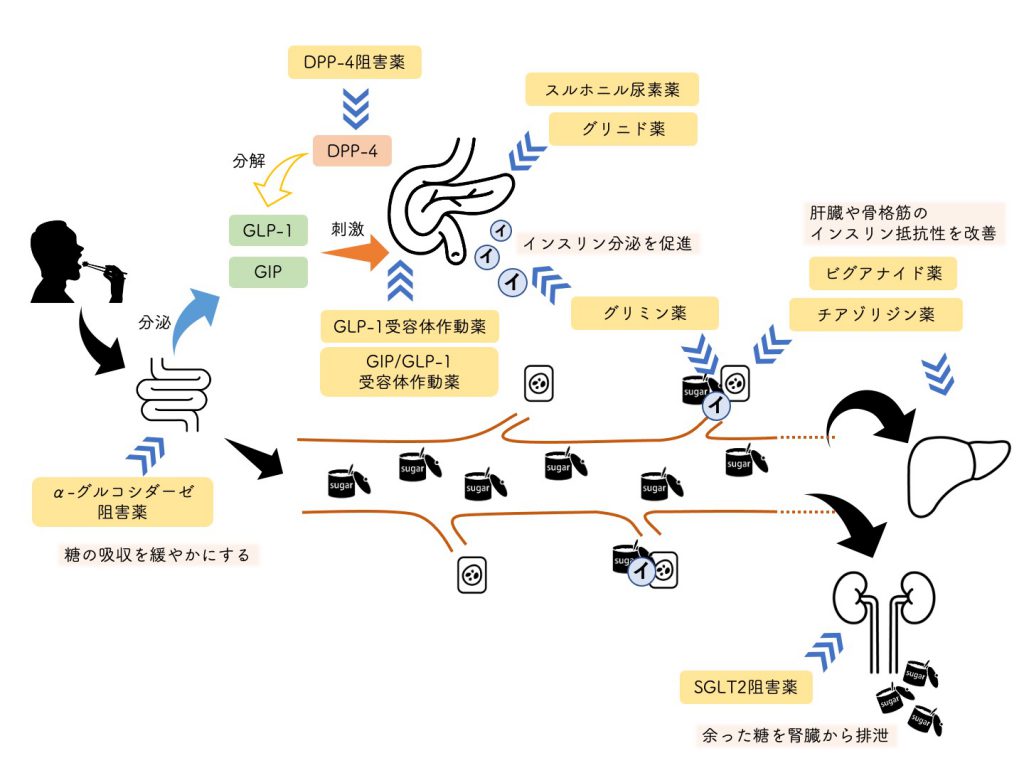
<ビグアナイド系>
・メトホルミン
1961年に発売された、歴史のある薬剤です。そのため安価です。
細胞内のミトコンドリアに作用して細胞内のエネルギーバランスを変化させます。
結果として、
肝臓での糖新生を抑制する
インスリン抵抗性を改善する
中性脂肪やコレステロールの合成を抑制する
などの効果が得られます。
副作用として乳酸アシドーシスが有名で、造影剤を用いた検査をするときは、一時休薬する必要があります。
また、長期投与でビタミンB12欠乏が現れることがあります。
<DPP-4阻害薬>
食事が体内に入ってくると、インクレチンという物質が分泌されてインスリンの分泌を促進します。
DPP-4(Dipeptidyl peptide-4)はインクレチンを分解する酵素です。
なので、DPP-4阻害薬を投与すると、GLP-1の分解が抑えられて、インスリンの分泌が増強されます。
2009年に発売された、比較的新しい薬剤です。
食後の高血糖に有効であり、単独では低血糖を起こしにくいです。
代表的な副作用として便秘などの消化器症状があります。
皮膚に水疱ができる、水疱性類天疱瘡を発症する場合があります。
・シタグリプチン:世界初のDPP-4阻害薬です。
・ビルダグリプチン:1日2回内服するタイプで、効果は高いです。
・アログリプチン:配合剤に良く含まれています。
・リナグリプチン:腎臓の機能の影響を受けません。
・テネリグリプチン:腎臓の機能の影響をほぼ受けません。
・アナグリプチン:脂質異常症に対しても効果があると言われています。
・サキサグリプチン:併用薬に制限がない、初の経口血糖降下薬でした。
・トレラグリプチン:週1回内服するタイプです。
・オマリグリプチン:週1回内服するタイプです。腎臓が悪くても投与可能です。
<GLP-1受容体作動薬>
先程も記載したように、食事が体内に入ってくると、インクレチンという物質が分泌されてインスリンの分泌を促進します。
GLP-1(Glucagon-Like Peptide-1)はインクレチンの一種で、インスリンの分泌を促進する物質です。
GLP-1受容体作動薬は、GLP-1のように膵臓のGLP-1受容体を刺激して、インスリンの分泌を促進します。
DPP-4阻害薬とよく似た部分に作用するお薬ですが、DPP-4阻害薬よりもインスリンの分泌を増やす力が強いです。
その他、血糖を上昇させるグルカゴンというホルモンの分泌を抑制する働きや、インスリンを作っている膵臓のβ細胞を保護する働きもあります。
また、皮膚の副作用は少ないですが、吐き気などの消化器症状は多いです。
そのため、食欲が落ちて体重が減る効果が認められ、肥満症に対しても使われています。
・リラグルチド:1日1回皮下注射します。1週間以上の間隔で増量できます。インスリンとの配合剤があります。
・エキセナチド:1日2回皮下注射します。
・リキシセナチド:1日1回皮下注射します。1週間以上の間隔で増量できます。インスリンとの配合剤があります。
・デュラグルチド:週に1回皮下注射します。
・セマグルチド:週に1回皮下注射します。4週後から増量できます。1日1回の内服薬もあります。
<SGLT2阻害薬>
血液中にはブドウ糖が含まれています。尿は腎臓で血液から作られますが、その際に必要な成分は再吸収されます。ブドウ糖も腎臓で再吸収されるため、健康な人は尿にブドウ糖は含まれていません。この時、尿から血液にブドウ糖を取り込む働きをしているのがSGLT2(sodium-glucose cotransporter 2)というタンパク質です。SGLT2阻害薬はその働きを阻害するため、糖が尿中に排泄されて、血糖値が下がります。そのため尿検査では糖が陽性になります。投与初期(1〜2週間程度)は一時的に尿量が増えます。他の薬はインスリンの作用を介して血糖値を下げますが、この薬はインスリンとは無関係に血糖値を下げます。
余計な糖分が体外に排出されるため、体重が減ります。
インスリンを作っている膵臓のβ細胞を保護する効果があります。
糖尿病の有無とは無関係に心不全と慢性腎臓病に対する効果を発揮します。
1型糖尿病の治療にも用いられます。
腎機能が低下していると効果が出にくいです。
脱水、尿路感染症、ケトーシスに注意が必要です。
・イプラグリフロジン:SGLT2選択性は低いです。代謝酵素の影響はなく、用量調節が可能です。
・ダパグリフロジン:SGLT2選択性は高いです。代謝酵素の影響はなく、用量調節が可能です。
・ルセオグリフロジン:SGLT2選択性は高いです。代謝酵素の影響があり、用量調節が可能です。
・トホグリフロジン:SGLT2選択性は高いです。代謝酵素の影響があり、用量調節はできません。半減期が短いです。
・カナグリフロジン:SGLT2選択性は低いです。代謝酵素の影響はなく、用量調節はできません。日本発の薬剤で、心不全ガイドラインで推奨されています。
・エンパグリフロジン:SGLT2選択性は高いです。代謝酵素の影響はなく、用量調節が可能です。心不全ガイドラインで推奨されています。
<GIP/GLP-1受容体作動薬>
インクレチンとして主なものに、GLP-1の他にGIP(glucose-dependent insulinotropic polypeptide)があります。
この薬剤は、一つでGIPとGLP-1の二つの受容体に作用します。
GIPはGLP-1を同じように、膵臓のGIP受容体を刺激して、インスリンの分泌を促進します。
また、インスリンを作っている膵臓のβ細胞を保護する作用も持っています。
GIPに特徴的なのは、レプチンの分泌を促進する働きのようです。
レプチンはギリシャ語で「痩せる」を意味する「leptos」から命名された、いわゆる「痩せホルモン」です。
レプチンは脂肪細胞から分泌されて、視床下部の満腹中枢を刺激して食欲を抑制します。
また、交感神経を刺激して脂肪を燃焼させます。
これらの作用により、体重を減少させる効果を発揮します。
そのため、GIP/GLP-1受容体作動薬はGLP-1受容体作動薬よりも体重減少効果が強いと言われています。
・チルゼパチド:世界初のGIP/GLP-1受容体作動薬です。
<速効型インスリン分泌促進薬>
グリニド系とも呼ばれます。
膵臓のβ細胞の細胞膜に作用して、インスリンの分泌を促します。
内服してすぐに効果を発揮して、すぐに効果がなくなります。
そのため、食後の高血糖を防ぐ目的で食直前に内服してもらいます。
内服直後に食事を取らないと低血糖のリスクが上がるので、注意が必要です。
・ナテグリニド:食前5分以内に内服します。腎臓が悪い人には使えません。
・ミチグリニド:食前5分以内に内服します。効果が強めです。
・レパグリニド:食前10分以内に内服します。効果が強く、腎臓が悪い人でも使いやすいです。
<α-グルコシダーゼ阻害薬>
食事に含まれている糖質の消化を妨げることで食後の血糖上昇を抑えます。
小腸粘膜のα-グルコシダーゼはオリゴ糖や二糖類などをグルコース等の単糖類へと分解します。
α-グルコシダーゼ阻害薬はその働きを阻害することで炭水化物の消化・吸収を抑えます。
食事と共に小腸の中に存在する必要があるので、食直前に内服する必要があります。
GLP-1の分泌を促進する効果もあります。
この薬を飲んでいる時に低血糖を起こした場合、砂糖やお菓子は消化できないのでブドウ糖を摂取する必要があります。
消化されずに腸内に残った炭水化物が腸内細菌に消化され、腸内のガスが増えたり下痢をしたりすることがあります。
・アカルボース:膵臓のα-アミラーゼも阻害します。副作用として便秘が多いです。
・ミグリトール:効果の発現が早く、抑える力も強いです。副作用は多めで、下痢が多いです。
・ボグリボース:糖尿病の前段階にも使われます。副作用が少ないです。
<スルホニル尿素薬>
血糖降下薬の中でも最も古い系統の薬剤です。
膵臓のβ細胞のスルホニル尿素受容体に結合して、インスリンの分泌を促します。
作用が強力で、低血糖と体重増加に注意が必要です。
初めから効かないこと(一次無効)、途中で効かなくなること(二次無効)があります。
発売された時期で第1世代、第2世代、第3世代に分けられます。
以前はよく処方されていましたが、DPP-4阻害薬の登場により処方が減った印象です。
・アセトヘキサミド、グリクロピラミド、クロルプロパミド:第1世代の薬剤です。現在ではほぼ使われていません。
・グリベンクラミド:第2世代の薬剤です。効果が強く、作用時間が長いです。心臓にも作用するので心筋梗塞や狭心症のある人には注意が必要です。
・グリクラジド:第2世代の薬剤です。効果が強く、作用時間が長いです。心臓に作用しにくく、比較的安全です。
・グリメピリド:第3世代の薬剤です。効果はやや弱く、インスリン抵抗性を改善する効果もあります。
<グリミン>
ミトコンドリアの酵素に作用して、ミトコンドリア機能低下を改善させます。
結果として、膵臓のβ細胞が維持され、グルコース濃度依存性にインスリンの分泌量が増えます(膵作用)。
また、骨格筋へのグルコースの取り込みが促進され、肝臓での糖新生が抑制されます(膵外作用)。
腎臓が悪い人には使用できません。
・イメグリミン:唯一のグリミン系の薬剤です。
<チアゾリジン薬>
骨格筋及び肝臓におけるインスリン抵抗性を改善します。
核内転写因子であるPPARγのアゴニストとして作用し、TNF-αの発現を抑制することでインスリン抵抗性を改善します。
また、インスリン受容体にも作用して、肝臓における糖産生を抑制し、末梢組織における糖利用を高めます。
副作用として心不全や浮腫などが多く、注意が必要です。
2011年に膀胱癌のリスクを僅かながら上昇させるという報告があってから処方が減った印象です。その後の調査では明確なリスク上昇は示されず、「膀胱癌発生リスクを増加させる可能性を完全には否定できない」という程度の結論となっています。
その他、前立腺癌、膵臓癌のリスクが上昇する可能性があります。
・ピオグリタゾン:唯一のチアゾリジン薬です。

